
Una mala posición del brazo puede llevar a diagnósticos erróneos de hipertensión: “Medimos más veces la tensión mal que bien”
ESPECIAL, nov. 7.- La presión arterial alta afecta a unos 1.000 millones de adultos, es el principal factor de riesgo de pérdida de salud en mayores de 49 años y la responsable de casi once millones de muertes al año en todo el mundo. En España, 46.000 muertes cardiovasculares anuales son atribuibles a la hipertensión. “En nuestro país se puede seguir un poco la regla del 50%. Aproximadamente el 50% de la población mayor de 45 años es hipertensa, de ese porcentaje el 50% no lo sabe y, de los que lo saben, el 50% no está bien controlado o no tiene las cifras de presión objetiva adecuadas”, explica el doctor Manuel Anguita, cardiólogo del Hospital Reina Sofía de Córdoba.
Como señala este miembro de la Sociedad Española de Cardiología, la recomendación de las sociedades científicas y de las guías de práctica clínica es que, por encima de los 40-45 años —y antes, incluso, si hay un historial familiar de hipertensión o de enfermedad cardiovascular―, se tome la presión arterial al menos una vez al año y que, además, se aproveche cada visita al médico para tomar la tensión.
Esto es fundamental, ya que, como indica Anguita, la hipertensión arterial es un “asesino silencioso”: apenas da síntomas, pero si se mantiene en el tiempo sin control “afecta al corazón, al cerebro, al riñón y en general a todo el árbol arterial”. La hipertensión es la causa más frecuente de insuficiencia renal crónica, una de las causas más frecuentes de insuficiencia cardíaca y de ictus y también un factor de riesgo muy importante para el infarto de miocardio.
Pero tan importante como la medición de la tensión es que ese control se haga correctamente. Algo que no siempre ocurre. “Hoy en día estamos midiendo la tensión mal por encima del 60% de las ocasiones, tanto en consulta médica como en casa. Medimos más veces mal la tensión que bien”, lamenta José Antonio García Donaire, presidente de la Sociedad Española de Hipertensión (SEHLELHA).
Según la Guía práctica de la Sociedad Europea de Hipertensión para la medición de la presión arterial en el consultorio y fuera del consultorio, la medición de la tensión debe hacerse en un ambiente tranquilo, sin hablar con el paciente durante o entre las mediciones; y con un paciente que haya permanecido sentado y relajado durante los 3-5 minutos anteriores y que no haya fumado, tomado cafeína, ingerido alimentos o realizado ejercicio físico durante los 30 minutos previos a la medición. La postura también es fundamental: el paciente tiene que estar sentado con la espalda apoyada en una silla, las piernas sin cruzar, los pies apoyados en el suelo y el brazo situado a la altura del corazón y descansando sobre la mesa.
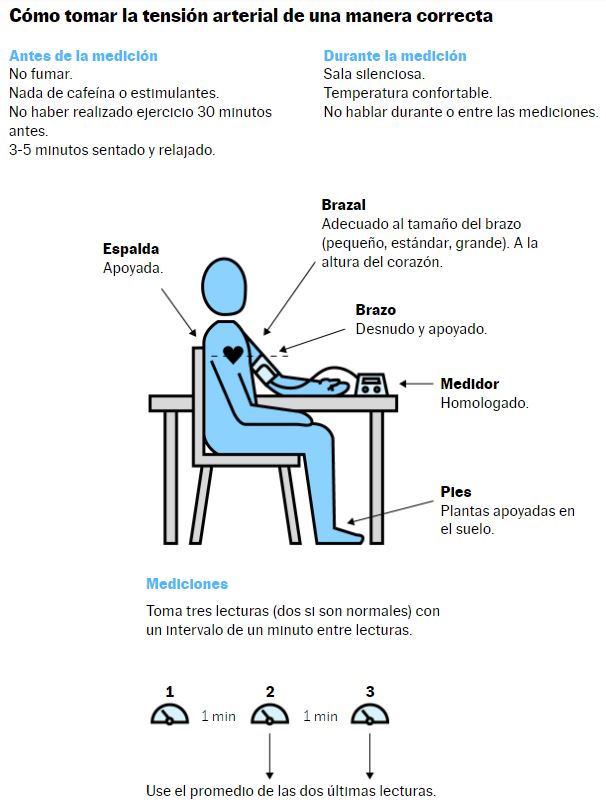
“Si tú te haces una analítica, los resultados son objetivos. Sin embargo, la presión arterial es constantemente variable, así que cualquier modificación en estas recomendaciones puede provocar que la medida de la presión arterial sea incorrecta”, explica García Donaire. Un estudio publicado recientemente en la revista científica JAMA Internal Medicine que ha analizado la influencia que tiene la posición del brazo en los resultados de las mediciones de tensión, así lo confirma. Según sus resultados, dos de las maneras comúnmente utilizadas —apoyo sobre el regazo y brazo colgando sin apoyo— podrían sobrestimar sustancialmente los resultados de la prueba y llevar a un diagnóstico erróneo de hipertensión. Concretamente, los investigadores descubrieron que el apoyo sobre el regazo sobrestimaba la presión sistólica —el número superior en una lectura de presión arterial— y la diastólica —el número inferior— en aproximadamente 4 milímetros de mercurio; mientras que un brazo sin apoyo colgando al costado sobrestimaba la presión sistólica en casi 7 y la diastólica en 4.
La normalidad de la presión arterial se suele situar en 120 milímetros de mercurio para la presión diastólica y 80 para la presión sistólica. En Europa, a partir de 140/90 ya se diagnostica hipertensión. “Lo que demuestra este estudio es que si mides la presión arterial de manera constante de forma errónea, con un brazo sin apoyo, y eso te da una medida sobrestimada por casi 7 milímetros de mercurio, esa es una diferencia potencial entre una presión arterial sistólica de 142 y otra de 135; es decir, la diferencia entre que a un paciente se le diagnostique de hipertensión o no”, razona Manuel Anguita.
Sobre la base de los resultados de la investigación, los autores del estudio alertan de que la posición incorrecta del brazo daría como resultado que el 16% de los adultos estadounidenses ―lo que equivale a 40 millones de personas― podrían ser diagnosticados erróneamente como hipertensos si se utilizan como punto de corte los 140 milímetros de mercurio de presión diastólica. “El porcentaje es perfectamente extrapolable a España”, señala García Donaire. En ese sentido, el responsable de la Unidad de Hipertensión Arterial del Hospital Clínico San Carlos de Madrid recuerda que un mal diagnóstico implica dar una medicación innecesaria a pacientes que no la necesitan y hacerles un seguimiento que no precisan. “Imagínate a una mujer de 80 años que le diagnosticamos erróneamente de hipertensión. Quizás prescribirle el tratamiento ―unido a los fármacos que ya toma― hace que se caiga al suelo y se rompa la cadera”, ejemplifica.
Alternativas: tiempo y mediciones en casa
“Desde luego, si en las guías de práctica clínica se hace tanto hincapié en este tema es porque aún hoy no todo el mundo mide bien la tensión”, concede Miguel Ángel María Tablado, coordinador del grupo de trabajo de hipertensión arterial de la Sociedad Española de Medicina Familiar y Comunitaria. Tablado señala también el efecto bata blanca, por el cual muchos pacientes se ponen nerviosos cuando entran en consulta, lo que incrementa las cifras de tensión. En ese sentido, el médico destaca la importancia de seguir otra de las recomendaciones básicas para las mediciones: realizar tres tomas y tomar como resultado la media de las dos últimas.
La Guía práctica de la Sociedad Europea de Hipertensión para la medición de la presión arterial en el consultorio y fuera del consultorio también aconseja no hacer nunca el diagnóstico en una sola consulta, salvo que el paciente se mueva en cifras superiores a 180/110 mmHg, o haya evidencia de lesión en órganos diana como el corazón, el riñón, la retina o el cerebro.
“Tenemos poco tiempo por paciente y estamos muy saturados, pero tenemos que saber parar 5 minutos. Merece la pena tomarse el tiempo necesario y hacerlo bien que con las prisas tomar una cifra aleatoria que solo puede confundir y provocar un mal control del paciente, poniéndole fármacos que no necesita o que se quedan cortos”, señala José Antonio García Donaire. El presidente de la SEHLELHA añade que muchos profesionales de este campo llevan años promulgando la confianza en la medición que se hace el paciente en su casa. “Nosotros apenas vemos al paciente unos minutos en la consulta. Sin embargo, si el paciente se ha tomado la tensión durante tres o cuatro meses de una forma correcta, nos va a dar una valoración de presión arterial mucho más fiable a la hora de tratarlo y de controlarle la presión de la que yo pueda obtener en consulta, por muy bien que lo haga”, explica.
Su opinión la comparte Manuel Anguita, que apunta que diversos estudios han demostrado que lo que se conoce como Monitorización Ambulatoria de Presión Arterial (MAPA) “es más fiable y representativa” de la presión real del paciente que la tomada en consulta. “Si tienes dudas y estás al límite, lo recomendable es que el paciente se tome la tensión en casa, con un aparato bien calibrado y explicándole bien cómo hacerlo, o poniéndole un holter”, recomienda el cardiólogo, que insta a las sociedades científicas a promover entre sus socios campañas sobre cómo medir correctamente la presión arterial. “Al final, educamos sobre novedades y cosas complejas, y sobre las cosas sencillas no se hace hincapié. Este estudio es una llamada de atención para que prestemos más atención a esto”, concluye.
Información de elpais.com



